孙蔚医生的科普号
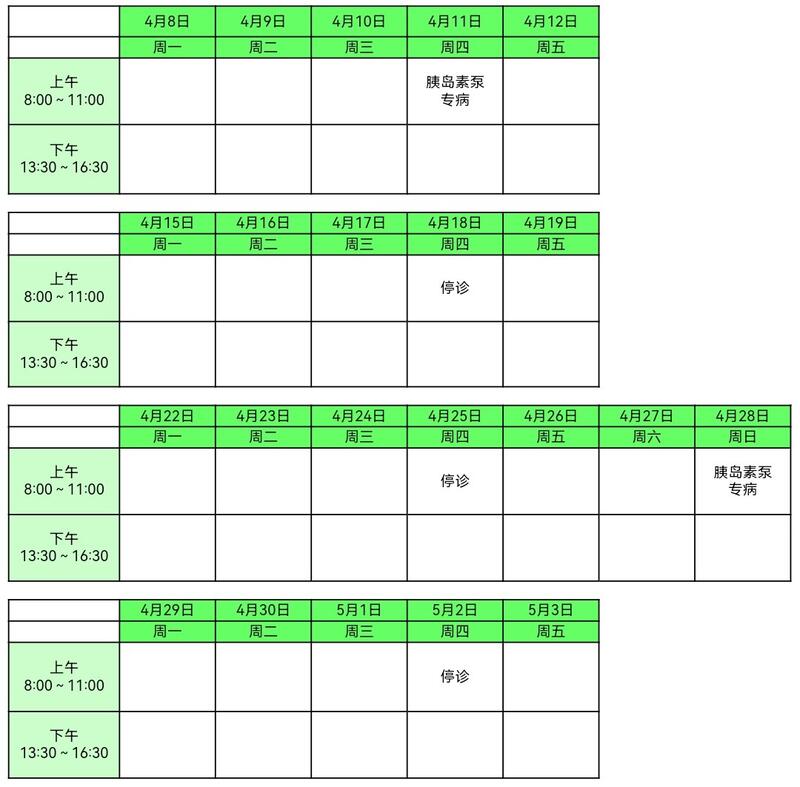
- 精选 2024年4月8日至2024年5月3日专病出诊时间
 孙蔚 主治医师 上海中山医院 内分泌科1188人已读
孙蔚 主治医师 上海中山医院 内分泌科1188人已读 - 精选 糖尿病患者如何享用传统美食
本文是对科普电子书《如何用好胰岛素泵》中有关饮食内容的补充。中国地大物博、历史悠久,中国的饮食文化也博大精深。体现中国传统文化的节日也往往和美食密不可分,如元宵节的汤圆、端午节的粽子、中秋节的月饼等。
 孙蔚 主治医师 上海中山医院 内分泌科2700人已读
孙蔚 主治医师 上海中山医院 内分泌科2700人已读 - 精选 血泌乳素升高一定是泌乳素瘤吗?
随着医疗条件的改善和人们健康意识的提高,因血泌乳素升高而来内分泌科就诊的病人越来越多。很多病人没有经过全面、详细的诊断评估,就被诊断为“泌乳素瘤”,服用治疗药物“溴隐亭”多年。甚至很多病人建立了这样的观念:我有血泌乳素升高,同时垂体磁共振发现我有垂体肿瘤,我就是“泌乳素瘤”无疑了,不必再做进一步检查了。其实,这样的观念是非常片面或错误的。血泌乳素升高,医学上称为“高泌乳素血症”,原因是非常多样的,可以由多种疾病、多种病理生理状态、或多种药物导致。不加鉴别地按照“泌乳素瘤”治疗,表面看起来血泌乳素是下降了,然而实际上,轻者导致不必要的过度治疗,重者导致误诊漏诊,延误背后真正元凶疾病的诊治。所以,我在这里要给大家科普一下,哪些情况会引起“高泌乳素血症”。 首先简单介绍一下泌乳素是从哪里来的。我们的脑子里有一个绿豆大小的内分泌器官,叫“垂体”,泌乳素就是由垂体里面的“泌乳素细胞”产生的。垂体不仅有能分泌泌乳素的泌乳素细胞,还有很多其他的细胞,分泌很多对人体生命活动至关重要的其他激素,如促肾上腺皮质激素、促甲状腺激素、促性腺激素、生长激素等等。在垂体的上方还有一个内分泌器官,叫“下丘脑”。下丘脑是内分泌系统的最高司令部,每天都会根据身体的状态,产生很多种神经递质,也就是发出很多道命令。这些命令会经由专门的信息传递通道“垂体柄”传送到垂体,指挥垂体按照生理需求来产生包括泌乳素在内的多种激素。 说到这里,大家应该已经看出来了,正常人也是会分泌泌乳素的。那么泌乳素在正常人体中有什么样的生理作用呢?泌乳素在正常人体中,主要是与雌孕激素、生长激素、催产素等多种激素协同作用,促进乳腺的生长发育和乳汁的形成,为产后哺乳作准备的。这样的生理作用显然男性是不需要的,因此男性体内有雄激素来抑制乳腺的生长发育。 简单了解了上面这些基础知识,下面我就来讲讲哪些情况会引起“高泌乳素血症”。高泌乳素血症的成因主要分以下五大类。 一、下丘脑-垂体疾病 刚才已经说过,泌乳素是垂体中的泌乳素细胞产生的。如果这些细胞过度增生,形成了肿瘤,并引起高泌乳素血症,这就是大家最常听到的“泌乳素瘤”了。 然而,有高泌乳素血症,又有垂体肿瘤,是否就一定是“泌乳素瘤”了呢?不一定。 刚才提到了,垂体不仅有泌乳素细胞,还有很多其他细胞,分泌促肾上腺皮质激素、促甲状腺激素、促性腺激素、生长激素等。这些细胞也可能过度增生形成肿瘤,引起皮质醇增多症、甲状腺功能亢进、肢端肥大症等疾病。这些肿瘤如果压迫到下丘脑和垂体的信息传递通道“垂体柄”上,就会造成下丘脑这个内分泌最高司令部和垂体的通讯联系切断。下丘脑的命令不能传送到垂体,垂体泌乳素的产生就会失控,也会引起高泌乳素血症。其中特别要提一下引起肢端肥大症的垂体生长激素瘤。约三分之一到二分之一的垂体生长激素瘤患者伴有泌乳素升高,而且生长激素本身就可以刺激乳腺增生和分泌,因而也可以出现乳头溢液的表现。所以溢乳伴泌乳素升高,不仅要考虑泌乳素瘤,也要排查生长激素瘤等其他垂体肿瘤,也就是要把垂体功能做个全面评估。 近年来,随着磁共振成像技术的不断进步,垂体微腺瘤的检出率越来越高。那么如果发现了垂体微腺瘤,又有泌乳素升高,是否就一定是“泌乳素瘤”呢?也不一定。因为尸体解剖发现,约百分之十几的正常人有垂体微腺瘤。也就是说,垂体微腺瘤可能是正常人的常见表现,不一定是疾病。高泌乳素血症的病因仍然有多种可能性,还是要通过相应的化验指标以及功能试验综合判断。 除了垂体肿瘤之外,其他影响到下丘脑、垂体柄、垂体等部位的疾病,如下丘脑垂体部位的炎症、肿瘤(包括颅咽管瘤、脑膜瘤、下丘脑转移性肿瘤等)、放射性损伤、外伤、手术等,也都可能引起泌乳素升高。 二、全身性疾病 很多全身性疾病可以导致高泌乳素血症。其中最常见的是甲状腺功能减退(简称甲减)。大约五分之一的原发性甲减患者,会表现血泌乳素升高;经过甲减药物治疗,把甲状腺功能控制正常后,血泌乳素会恢复正常。值得注意的是,原发性甲减患者的垂体磁共振成像,可以出现垂体饱满或类似垂体瘤的表现,很容易引起误诊,这种表现在甲状腺功能控制正常后会逐渐消失。 我在行医过程中就遇到过原发性甲减导致高泌乳素血症的患者,因为垂体饱满极似垂体瘤,险些去神经外科开刀的情况。这一刀如果开下去,不仅甲减和高泌乳素血症解决不了,还可能导致垂体功能减退甚至垂体危象这样危及生命的严重后果,那可就得不偿失了。可见对于高泌乳素血症,全面评估与鉴别诊断必不可少,千万不能武断下结论。 其他引起泌乳素升高的全身性疾病还有慢性肾功能不全、肝硬化、多囊卵巢综合征、癫痫发作、胸壁神经性损伤或手术、带状疱疹等。 三、药物 很多药物都能引起高泌乳素血症,包括精神性疾病类药物(如:抗精神病药物氯丙嗪、氟哌啶醇,抗抑郁药氯丙咪嗪、氟西汀,抗惊厥药物苯妥英)、消化系统药物(如:甲氧氯普胺、多潘立酮、雷尼替丁)、降压药(如:柳氨苄心定、利血平、维拉帕米)、口服避孕药、麻醉药等。还包括很多新上市的药物。 由于药物众多,不容易全都记住,大家只要知道高泌乳素血症需要排除药物因素。在出现高泌乳素血症的时候,把平时常吃的药物告诉医生,让医生判断一下这些药物与高泌乳素血症是否有关。 四、生理性高泌乳素血症 所谓“生理性高泌乳素血症”就是正常人也会出现血泌乳素升高的情况。前面已经提到,女性的孕期和哺乳期需要泌乳素促进乳腺的生长发育和乳汁的形成,为产后哺乳作准备,所以女性在孕期和哺乳期会有血泌乳素升高。此外,正常人在紧张焦虑、手术创伤等应激状态下,血泌乳素也会升高。这些都是特定生理状态下的正常现象,当孕期和哺乳期结束,或应激状态缓解后,血泌乳素会下降至正常范围,此时的高泌乳素血症并不属于疾病。不过我在行医过程中,也遇到过专家头衔的医生把孕期生理性高泌乳素血症当作泌乳素瘤,给予溴隐亭治疗的笑话。虽然溴隐亭不一定会给孕妇造成多大的不良后果,但这样的诊治显然是不专业的。所以高泌乳素血症的诊断不能忽略了生理因素。 五、特发性高泌乳素血症 如果以上各种引起高泌乳素血症的情况都排除了,那就叫特发性高泌乳素血症。 大家如果认真读到了这里,应该知道高泌乳素血症的病因是多种多样,非常复杂的。尤其对于泌乳素轻度升高的患者,常常难以根据一次化验数据或影像学结果下定论,常需要做进一步的功能试验(如胃复安试验),提高诊断的准确性。 高泌乳素血症的病因是复杂多样的,而不同的病因,治疗方案也是各不相同的。例如,垂体泌乳素瘤首选多巴胺受体激动剂类药物治疗,垂体生长激素瘤、促肾上腺皮质激素瘤或颅咽管瘤可能需要手术治疗;原发性甲减需要补充甲状腺激素;多囊卵巢综合征需要降低雄激素或人工周期治疗;肝肾功能减退或胸壁疾病主要是治疗原发病;药物性高泌乳素血症需要相关用药科室医生判断是否能停药或换药,如果不能停药也无药可换,就只能给予多巴胺受体激动剂类药物对症治疗,但这样的治疗可能导致原发疾病加重,因此用药也需要慎重。至于生理性高泌乳素血症,那是正常的生理现象,自然不需要治疗。 综上所述,高泌乳素血症是多种疾病的共同表现形式,需要全面的评估与鉴别才能得出正确的病因诊断;也只有正确的病因诊断才能推导出正确的治疗方案。希望大家读了这篇文章,能提高对高泌乳素血症的认识,配合医生做好全面系统的评估,以便得到准确的诊断与合理的治疗。
孙蔚 主治医师 上海中山医院 内分泌科3293人已读 - 精选 任何甲状腺疾病都不能使用加碘盐和进食含碘食物吗?
近年来,在接诊甲状腺疾病患者的过程中,我发现越来越多的患者及家庭选择使用无碘盐,无论这位患者及其家庭是何种甲状腺疾病,甚至无论这位患者及其家庭是否有甲状腺疾病。现在社会上流行一种观念:似乎碘是一切甲状腺疾病的罪魁祸首,即使对于正常人碘似乎也是有毒有害物质,避之惟恐不及。连部分医生,甚至是内分泌专业的专家教授都持这种观点。于是家家户户,不问青红皂白,争相购买无碘盐,连孕妇都不例外。那么事实真是如此吗?碘真的那么可怕吗?我们人体真的不需要碘吗?下面就给大家科普一下与碘相关的知识。1.碘对人体有什么用?很多患者避碘惟恐不及,认为碘对人体似乎是没用的、甚至是有害的物质。事实上,碘是人体必需的微量元素,是合成甲状腺激素必不可少的重要原料。也就是说,碘的生理作用是通过甲状腺激素实现的。那么甲状腺激素又有什么用呢?首先,甲状腺激素对蛋白质、脂肪、糖的合成和分解代谢均有促进作用,通过增加耗氧量、产生能量、影响基础代谢率,从而增强物质代谢和能量代谢,维持人体新陈代谢和保持体温。第二,甲状腺激素与生长激素具有协同作用,调控生长发育。甲状腺激素可刺激骨化中心的发育成熟,使软骨骨化,促进长骨和牙齿生长。此外,由于甲状腺激素能促进蛋白质的合成和维生素的吸收利用,活化100多种重要的酶,促进生物氧化和代谢,因此能够促进发育期儿童身高、体重的增加,促进骨骼和肌肉的生长和性发育。第三,在脑发育的关键时期(从妊娠开始至出生后2岁),神经系统的发育也需要依赖甲状腺激素。神经元的增殖、迁移、分化,神经突起的分化和发育,特别是树突、树突棘、突触及神经联系的建立,以及神经纤维的髓鞘形成等,都需要甲状腺激素的参与。碘缺乏导致的甲状腺激素合成不足,影响神经元的分化与发育,使脑细胞数量减少,体积减小。最后,甲状腺激素是维持人体生命活动必需的激素,对人体几乎所有的组织系统,包括心血管系统、消化系统等的功能都有重要的影响。说到这里,大家就知道了,碘对维持人体正常生理功能有着重要的作用,尤其对于孕妇、哺乳妇女、婴幼儿等特殊人群,合理的碘营养状况对健康十分关键。2.碘缺乏有什么危害?既然以碘为原料合成的甲状腺激素对人体有这么重要的作用,碘缺乏自然会有很大的危害了。碘缺乏除了引起俗称“大脖子病”的代偿性甲状腺肿以外,孕妇碘缺乏会导致胎儿流产、死产、先天畸形、围产期死亡率增加;在脑发育关键时期(从妊娠开始至出生后2岁),摄入碘不足或碘缺乏会导致新生儿或婴幼儿克汀病,包括智力落后、聋哑、痉挛性瘫痪、斜视、甲状腺功能减退、身材矮小、死亡率增加,以后即使再补充碘或甲状腺激素也不能逆转;儿童和青少年碘缺乏会导致精神功能受损、体格发育迟缓;成人碘缺乏会导致包括精神功能等全身多系统功能受损。3.甲状腺疾病都是碘引起的吗?有甲状腺疾病的患者就一定要严格限碘吗?了解了碘缺乏的危害,可能有人会说:“我们一家人都有甲状腺结节,人家说这是碘引起的,所以我们还是要严格限碘的。”那么任何甲状腺疾病都是由碘引起或加重的吗?有了甲状腺疾病的患者就一定要严格限碘吗?事实并非如此。在甲状腺疾病中,只有甲状腺激素自主高分泌的甲状腺机能亢进(通俗地说,可以称之为真性甲亢)的患者,对碘的生物利用能力高于正常人,正常的碘摄入量就有可能诱发或加重甲亢病情,需要相对严格地限碘。其它甲状腺疾病,如甲状腺炎或甲状腺结节,正常的碘摄入量并不会诱发或加重病情。尤其在亚急性甲状腺炎的恢复期,甲状腺需要大量的碘作为原料,来合成甲状腺激素、恢复甲状腺功能;此时不但不能限碘,反而要酌情增加碘的摄入;如果限碘,反而会使甲状腺长期处于功能低下状态,无法恢复。因此,甲状腺疾病是否限碘不能一刀切,要具体疾病具体分析。错误地限碘可能会加重疾病。4.生活在沿海地区就不会缺碘吗?接下来又有人会说:“人家说我们常年生活在沿海地区,不会缺碘,而是会碘过量,所以我们不能食用加碘盐,也不能吃海产品。”那么生活在沿海地区就不会缺碘了吗?2009年,中国疾病预防控制中心地方病控制中心和中国疾病预防控制中心营养与健康所在福建、上海、浙江、辽宁4省(市)开展的沿海地区居民膳食碘营养状况调查结果显示:上海、浙江沿海城市、福建沿海城市和农村妊娠妇女尿碘中位数分别为131微克/升、140微克/升、130微克/升和109微克/升,低于国际组织推荐的标准150微克/升,属于轻度碘缺乏状态。海南省卫生部门2009年碘营养调查结果显示:海南省育龄妇女和儿童尿碘平均水平均不足100微克/升,提示大部分妇女和儿童存在碘缺乏。这些数据提示生活在沿海地区并不能保证不缺碘。因为人体中的碘80%以上来自食物,10%~20%来自饮水,0~5%来自空气。沿海地区的很多居民由于对碘的错误认识,既不愿使用加碘盐,也不食用海带、紫菜等富碘食物,甚至有病人说:“我们家是海产品一律不进门的。”如此严防死守,最终导致不应出现碘缺乏的沿海地区反而出现了碘缺乏。5.每天需要摄入多少碘合适?既然碘对人体这么重要,是否摄入越多越好呢?当然不是,碘过量或碘缺乏一样都有可能导致疾病。所以需要把碘摄入量控制在合理的范围内。那么碘摄入量究竟多少合适呢?营养学会给出了膳食碘的参考摄入量(见表1)。这里需要说明一下,平均需要量是能满足某一特定性别、年龄及生理状况群体中50%个体需要量的摄入水平。推荐摄入量是可以满足某一特定性别、年龄及生理状况群体中绝大部分个体(97%~98%)需要量的摄入水平,是作为个体每日摄入碘的目标值。可耐受最高摄入量是平均每日摄入碘的最高限量。每日碘摄入量超过可耐受最高摄入量和低于平均需要量都可能造成健康危害。因此每日碘摄入量应以推荐摄入量为目标,同时不要超过可耐受最高摄入量。6.食用加碘盐会不会引起碘过量?了解了碘的合理摄入量,又有人担心:“人家说加碘盐碘含量太高,天天食用加碘盐会引起碘过量。”那么加碘盐会不会引起碘过量呢?按照我国《食用盐碘含量》标准,食盐强化碘量水平约为25毫克/公斤。按照营养学会推荐每天食盐摄入量4~6克,烹调损失率按WHO等国际组织推荐的20%计算,每天从加碘盐中将摄入碘约为80~120微克。加上每天从饮水中获得的碘约为10微克,一般人群每天从食物中摄入的碘约为25~50微克,则每日碘摄入量能达到一般人群碘推荐摄入量,又不会超过可耐受最高摄入量。因此除了居住在水源性高碘地区的居民不须食用加碘盐外,其他居民都应食用加碘盐。7.通过食物补碘是否可行?到这里又有人要问了:“我特别爱吃海产品。我多吃些海产品,不用加碘盐,可以吗?”这当然是可以的,但是你必须了解一下食物的碘含量(见表2),算一算每天从食物里摄入的碘够不够。如果不够,就还需要通过其它途径来补充。8.哪些地区的居民可以不食用加碘盐?生活在水源性高碘地区的居民,由于外环境饮用水碘含量超标(大于100微克/升),会造成人体碘摄入过量。因此水源性高碘地区的居民应使用未加碘食盐。根据2005年的水源性高碘地区调查结果,我国水源性高碘地区和病区主要分布在黄河泛滥地区、渤海湾沿海地区、山西省晋中盆地和大同盆地的低洼地带,包括天津、河北、山东、江苏、安徽、河南、山西等省(市)的110个县(市、区)。我国已经在水源性高碘地区和病区供应未加碘食盐。但是水源性高碘地区改水后,如水中碘含量下降至碘缺乏水平,居民无法从饮水中摄入足够的碘时,仍需要改用加碘盐。9.哪些药物含碘?用药期间及其后是否还需要补碘?最常用的含碘药物有胺碘酮、含碘CT造影剂、多维生素类复方制剂等。胺碘酮每片约含碘75~200毫克,远高于任何年龄段可耐受最高摄入量;而且胺碘酮口服吸收后,清除缓慢,停药后药物完全清除需要数月时间。因此,在胺碘酮服用期间以及停用后一年内,建议食用无碘盐,且不要食用海带、紫菜等富碘食物。含碘CT造影剂每剂约含碘400~4000毫克,远高于任何年龄段可耐受最高摄入量。不过含碘CT造影剂清除较快,经静脉给药后24小时内基本完全排泄;ERCP经胆管和/或胰管给药后尿碘浓度于7天内恢复至给药前水平。因此用过含碘CT造影剂后,建议两周内食用无碘盐,且不要食用富碘食物。多维生素类复方制剂,如金施尔康、善存等,每片含碘150微克,达到了成年人每日推荐摄入量。如果你正在服用这类药物,可以不食用加碘盐及富碘食物,也不会出现碘缺乏。即使同时食用加碘盐,偶尔食用富碘食物,碘摄入量也不会超过可耐受最高摄入量,也不必担心。不过需要注意,某些多维生素类复方制剂,如21金维他,每片仅含碘50微克,没有达到每日推荐摄入量,那就需要通过加碘盐或富碘食物等其他途径补足。因此,在服用多维生素类复方制剂时,需要关注一下你所服用药物的碘含量。
孙蔚 主治医师 上海中山医院 内分泌科7980人已读 - 医学科普 胰岛素泵知识-增补食谱第五次更新
亲爱的泵友们,为让大家更好地享受美食,对科普电子书《如何用好胰岛素泵》中的食谱进行了第五次增补更新。内容如下: 第一类、主食: 干枣25克=葡萄干25克=无花果干20克=酸角干25克=鲜蚕豆75克=干蚕豆25克=鲜玉米粒75克=生玉米棒(带芯)125克=熟玉米棒(带芯)145克=鲜百合50克=全麦面包35克=切片面包30克=慈菇85克=芡实米25克 第二类、水果: 黑布林225克=火龙果155克=雪莲果470克=金桔145克=蓝莓140克=杏225克=榴莲55克=莲雾(蒲桃)245克=鲜无花果135克=哈密瓜235克=木瓜275克 第三类、荤菜: 鲳鱼60克=桂鱼70克=鲈鱼75克=海参100克=腐竹20克=黄豆25克=毛豆65克 第四类、乳类: 脱脂牛奶粉25克=全脂牛奶粉16克=全脂羊奶粉16克=奶酪25克 第六类、蔬菜: 香椿170克=马兰头320克=生菜540克=苦瓜425克=紫甘蓝425克=荷兰豆470克=鲜香菇425克=芥菜335克=西兰花245克=芦笋425克=西葫芦445克=瓠瓜530克=空心菜185克=乌菜(塌菜)320克=扁豆220克
孙蔚 主治医师 上海中山医院 内分泌科1281人已读 - 诊前须知 胰岛素泵治疗脆性糖尿病诊前须知
脆性糖尿病迄今仍然是医学界的疑难杂症。虽然有了胰岛素泵这样的高新技术,脆性糖尿病的治疗难度依然很大。为了提高治疗质量和效率,请脆性糖尿病患者先阅读本网站“胰岛素泵知识简要”系列科普短篇,以及科普电子书《如何用好胰岛素泵-孙蔚-微信读书(qq.com)》(复旦大学出版社)。按照电子书中的要求,有规律的作息和饮食,并记录好“胰岛素泵治疗日记”,再预约我院“胰岛素泵专病门诊”。就诊时请带好既往病史资料。治疗耗时较长,候诊时请耐心等待。对于那些追求生活绝对自由,饮食作息毫无节制,或不原意记录“胰岛素泵治疗日记”,不原意配合治疗的患者,胰岛素泵无法产生疗效。请免约。
孙蔚 主治医师 上海中山医院 内分泌科1554人已读 - 医学科普 胰岛素泵知识简要——4.如何用好胰岛素泵
胰岛素泵虽然是目前治疗脆性糖尿病最先进的手段,但要将它的疗效和优越性最大限度地发挥出来,需要专业医师对胰岛素泵的各项参数进行精细的调整。调整过程较长难度极大,需要医生有极大的耐心认真细致的工作,也需要患者有极大的耐心和密切的配合。胰岛素泵是否能达到最佳疗效,最终血糖是否能得到理想控制,取决于:胰岛素泵的性能、胰岛素泵的质量、胰岛素的剂型、医生的临床素养和患者的治疗依从性等多重因素。如果所有的因素都能达到最佳的默契配合,胰岛素泵的作用就能得到淋漓尽致的发挥,患者的血糖就能得到最理想的控制。需要了解详细的胰岛素泵使用知识,请阅读科普电子书《如何用好胰岛素泵-孙蔚-微信读书(qq.com)》(复旦大学出版社)。
孙蔚 主治医师 上海中山医院 内分泌科1899人已读 - 医学科普 胰岛素泵知识简要——3.哪些患者需要胰岛素泵
虽然理论上讲,胰岛素泵适用于任何有胰岛素分泌功能减退的糖尿病患者。但由于胰岛素泵目前尚未纳入医保报销范围,价格相对比较昂贵,操作也有一定的复杂性,所以主要推荐用于:相对较年轻、有较强生活自理能力、胰岛素分泌功能几乎完全丧失的脆性糖尿病患者。如何判断患者已经是胰岛素分泌功能几乎完全丧失的脆性糖尿病了呢?这些患者一般已经使用一天多次皮下胰岛素注射,但血糖波动幅度很大,注射同样剂量的胰岛素,空腹血糖一会儿是高血糖(高于15mmol/L),一会儿是低血糖(低于4mmol/L);而且胰岛素剂量很难调整,增加1个单位就发生低血糖,减少1个单位又发生高血糖。下图是某脆性糖尿病患者用泵前的动态血糖图谱。众所周知,长期高血糖会导致糖尿病慢性并发症,所以有些脆性糖尿病患者为了控制高血糖而一味地自行增加胰岛素用量,造成频繁的低血糖,而且低血糖发生时患者没有饥饿、心慌、冷汗等先兆反应。其实这种频繁发生的无知觉低血糖比高血糖更危险。无知觉低血糖表明患者经常处于低血糖状态下,机体已经适应了低血糖,不再产生先兆反应了。这样一来轻度的低血糖就得不到及时发现和纠正,常发展成严重低血糖甚至导致精神失常、意识模糊、昏迷等才被发现。长期反复严重的低血糖可以刺激心血管系统,诱发心律失常、心肌梗塞,也可以导致中枢神经系统不可逆的损害,引发脑卒中等,低血糖昏迷时间过久未得到纠正的患者可能成为植物人甚至死亡。所以对于这些脆性糖尿病患者,一天多次皮下胰岛素注射已难以满足血糖控制的要求,胰岛素泵可能是控制血糖、保障生命健康所必需的治疗方法。如果胰岛素泵的疗效得到理想的发挥,基本可以消除患者的低血糖,同时能使全天血糖基本控制在5-12mmol/L范围内。个别配合极好的患者,全天血糖能控制在5-10 mmol/L范围内。下图是某脆性糖尿病患者用泵后的动态血糖图谱。
孙蔚 主治医师 上海中山医院 内分泌科1885人已读 - 医学科普 胰岛素泵知识简要——2.胰岛素泵的优越性
同样是注射胰岛素,胰岛素泵比传统的一天多次皮下胰岛素注射方法,在控制血糖方面有哪些优越性呢?胰岛素泵的优越性主要体现在两个方面。第一方面是输注方式的优越性。正常人每天分泌的胰岛素分为两部分。一部分叫基
孙蔚 主治医师 上海中山医院 内分泌科1239人已读 - 医学科普 胰岛素泵知识简要——1.什么是胰岛素泵
胰岛素泵是用来精细注射胰岛素的一种装置。它通过一根软管和埋于皮下的细针,向体内持续微量地输注胰岛素(见图)。
孙蔚 主治医师 上海中山医院 内分泌科1422人已读





